Dunnedarmtransplantatie
Hoe werken de darmen?
De darm is een belangrijk onderdeel van het spijsverteringsstelsel. De darm bestaat uit twee onderdelen, de dunnedarm en de dikkedarm (inclusief de endeldarm). Het voedsel komt via mond, slokdarm en maag eerst in de dunnedarm terecht. De voedingsstoffen komen daar vrij en worden door de dunnedarm opgenomen.
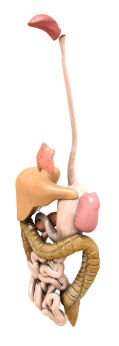
Dunne darm
De wand van de dunne darm bestaat, van buiten naar binnen gezien, uit drie lagen:
- een dubbele spierlaag,
- een bindweefsellaag en
- een slijmvlieslaag.
Het slijmvlies van de dunne darm is sterk geplooid. Deze plooien hebben zeer veel vingervormige uitsteekseltjes: de vlokken. De vlokken zijn met het blote oog net zichtbaar en zijn ongeveer een milimeter lang. Door de slijmvliesplooien en de vlokken is het oppervlak van de dunne darm sterk vergroot. Het totale oppervlak is ongeveer zo groot als twee tennisvelden (150-200m²). Tussen de plooien en de vlokken liggen kleine klierbuisjes, die darmsap produceren.
Wanneer er voedsel in de dunne darm zit, zorgen kleine stuwingen van de dunne darm ervoor dat het voedsel goed gemengd wordt met darmsappen. De dunne darm schuift het voedsel heen en weer, kneedt het goed en stuwt het heel langzaam in de richting van de dikke darm. Het voedsel blijft lange tijd in de dunne darm. Hierdoor is er voldoende tijd om alle voedingsstoffen op te nemen en aan het bloed af te geven.
Dikke darm
Als alle voedingsstoffen zijn opgenomen, worden de onverteerbare resten doorgeschoven naar de dikkedarm. Enkele keren per dag zorgen krachtige stuwingen ervoor dat de onverteerbare resten naar het laatste deel van de darm, de endeldarm, verplaatst wordt. U krijgt dan het bekende gevoel van ‘aandrang’, het signaal om naar het toilet te gaan. Daar voert de endeldarm via de anus deze resten als ontlasting af.
Indicaties
Patiënten die in aanmerking komen voor een dunnedarmtransplantatie lijden meestal aan permanent falen van de dunne darm. Dit kan verschillende oorzaken hebben bijvoorbeeld door: een zeer korte darm (dertig à veertig centimeter in plaats van de gangbare vier tot zes meter en bij kinderen zelfs nog korter), of door een motiliteitsstoornis (problemen met het voortstuwen van het voedsel).
De opname van voedingsstoffen door de darm is in beide gevallen onvoldoende. Voorheen waren patiënten met deze aandoening levenslang afhankelijk van kunstmatige voeding (parenterale voeding). Daarbij worden de voedingsstoffen direct aan het bloed toegevoegd. Dit kan op den duur tot levensbedreigende problemen leiden, zoals bloedvergiftiging of leverfunctiestoornissen.
Bij kinderen kunnen groeistoornissen optreden. Ook kunnen ernstige problemen ontstaan met de toediening van kunstmatige voeding via de aders. Na een succesvolle dunnedarmtransplantatie is de patiënt meestal niet meer afhankelijk van kunstmatige voeding.
Risico's
Een dunnedarmtransplantie kent risico’s, zoals kans op afstoting en infectie. De dunnedarm staat namelijk rechtstreeks in contact met de buitenwereld en heeft een uitstekend afweermechanisme. De afweercellen in de dunnedarm signaleren of er onbekende stoffen via de darm het lichaam binnendringen. Maar ook bij een dunnedarmtransplantatie slaan deze cellen alarm. Afstotingsreacties in de dunne darm kunnen zeer heftig zijn. Dit betekent dat de medicijnen die u krijgt om afstoting te voorkomen van groot belang zijn.
Het transplantatieprogramma
Het transplantatieprogramma is in de onderstaande fasen ingedeeld. Dit programma geldt zowel voor volwassenen als voor kinderen. Deze tekst richt zich op de volwassenen. Voor dunnedarmtransplanatie bij kinderen verwijzen we u naar de website voor kinderen (link naar UMCG website kinderen). Als u bent aangemeld voor een dunnedarmtransplantatie doorloopt u alle fasen, tenzij u in een bepaalde fase afvalt omdat u (nog) niet aan alle vereisten voldoet. Aan het eind van iedere fase bespreekt het behandelend team of u verder kan naar de volgende fase. U krijgt de uitslag eerst te horen, gevolgd door uw huisarts en verwijzend specialist.
Aanmeldingsfase
Uw huisarts of behandelend specialist meldt u aan voor een dunnedarmtransplantatie. Uw gegevens worden besproken door het behandelend team. In deze bespreking besluit het team of u voor een dunnedarmtransplantatie in aanmerking komt. Voordat het team een besluit neemt, is het soms nodig aanvullende gegevens op te vragen bij uw verwijzer. Soms wil het team ( maag-darm-leverarts, chirurg en verpleegkundig consulent dunnedarmtransplantatie) vooraf aan de besluitvorming persoonlijk met u kennis maken (kennismakingsgesprek). Zij bespreken uw situatie met u en geven u meer informatie over de dunnedarmtransplantatie. Na afloop van het gesprek of zo kort mogelijk daarna wordt besloten of u doorgaat met een uitgebreid screeningsonderzoek. Als het behandelend team besluit dat het uitgebreid screeningsonderzoek niet doorgaat, kunt u definitief of tijdelijk worden afgewezen
Screeningsfase
Als het team besluit dat u doorgaat naar de screeningsfase krijgt u een patiëntenbrochure over de screeningsfase en wordt een opname gepland (screeningsopname) voor verder onderzoek. Tijdens deze opname wordt u onderzocht door de leden van het team zoals de maag-darm-leverarts, de chirurg, de anesthesist en de psycholoog en ondergaat u een aantal onderzoekingen (bloedonderzoek, rontgenonderzoek en endoscopisch onderzoek) . In afwachting van alle resultaten gaat u na het screeningsonderzoek naar huis. Als alle resultaten binnen zijn bespreekt het team de screening.
Pretransplantatiefase
Wanneer u kandidaat bent voor een dunnedarmtransplantatie, komt u in de pretransplantatiefase. Dit is een korte fase. Afhankelijk uw situatie neemt het behandelend team één van de volgende beslissingen: Transplantatie is op termijn noodzakelijk - U blijft verder in contact met uw eigen arts die u met uw voeding begeleid en die zo nodig het transplantatieteam informeert. Na verloop van tijd wordt uw situatie opnieuw besproken door het behandelend team. Transplantatie is noodzakelijk - In deze situatie volgt een eindgesprek. Dit gesprek heet ook wel het ‘groen licht gesprek’. Het transplantatieteam spreekt met u en uw familie nogmaals over de mogelijkheden en risico’s van een dunnedarmtransplantatie. Ook regelt de maag-, darm- en leverarts samen met de verpleegkundige in overleg met u alvast de nodige formaliteiten. In dit stadium meldt het team u aan bij Eurotransplant. (Eurotransplant in Leiden is een organisatie waarin Nederland, België, Luxemburg, Oostenrijk, Duitsland, Kroatië en Slovenië samenwerken op het gebied van orgaandonatie. Bij Eurotransplant worden alle organen aangemeld.) Het team maakt afspraken met u over uw bereikbaarheid.
Wachtlijstfase
De wachttijd begint op de dag dat u bent aangemeld bij Eurotransplant. U brengt de wachttijd in principe thuis door of in het (verwijzend) ziekenhuis. Uw verwijzer blijft in deze fase hoofdbehandelaar, tenzij daarover iets anders is afgesproken. Als u thuis op uw dunnedarmtransplantatie kunt wachten, belt het UMCG u zodra er een geschikte donor is gevonden en de transplantatie gaat plaatsvinden. Als het om uw kind gaat wordt ook hij of zij gebeld.
Transplantatiefase
Zodra er een dunnedarm beschikbaar is, krijgt u een oproep van het UMCG. Hoe deze fase verder in zijn werk gaat kunt u lezen in de patiëntenbrochure ‘Groen licht en de transplantatie’. Deze brochure krijgt u van de transplantatie verpleegkundige.
Behandeling op de Intensive Care
Na de operatie wordt u wakker op de afdeling intensive care. U heeft een beademingsbuisje in uw keel. Dit buisje wordt verwijderd zodra uw conditie dit toelaat. De duur van uw verblijf op de intensive care varieert en hangt af van uw lichamelijke conditie. Er zijn risico's verbonden aan een dunnedarm transplantatie. De eerste tijd na de operatie bestaat er kans op afstoting. Om die reden krijgt u een tijdelijk stoma. Een stoma is een uitgang van de darm door de buikwand. Op die manier kan een kijkslang (endoscopie) gemakkelijk worden ingebracht voor onderzoek naar afstoting. Verder kunnen er infecties optreden door bacteriën of een virus. De artsen zullen u steeds informeren over uw gezondheidstoestand. Na de operatie krijgt u nog kunstmatige voeding. Zo snel mogelijk wordt gestart met sondevoeding. De verdere opbouw van het voedingsschema is afhankelijk van uw conditie na de operatie.
Follow-up fase in het ziekenhuis
In het UMCG krijgt u een trainingsprogramma. Zo leert u bijvoorbeeld stapsgewijs met uw medicijnen om te gaan. Een afdelingsverpleegkundige en de verpleegkundig consulent dunnedarmtransplantatie begeleidt u daarbij. Ook leert u uw bloeddruk te meten en welke andere controles belangrijk zijn, zoals het omgaan met uw stoma en het meten van de inhoud van de stoma. Verder krijgt u dieetadviezen.
Ontslag uit het ziekenhuis
Wanneer er geen complicaties optreden en uw conditie dat toelaat, kunt u naar huis. In de regel is dat zes tot acht weken na de operatie. Voordat u naar huis gaat komt de transplantatieconsulent bij u langs om alle zaken die geregeld moeten worden voor uw ontslag met u te bespreken. Als u in een van de omringende provincies woont, kunt u meestal rechtstreeks naar huis. Wanneer opname in het UMCG niet meer nodig, maar u ook nog niet naar huis kunt, kunt u naar een Tussenthuis. Het Tussenthuis, zit op loopafstand van het UMCG, is een faciliteit van de Maag-, Darm- en Leverstichting. Als het niet mogelijk is om naar het Tussenthuis te gaan, dan blijft u opgenomen totdat het verantwoord is dat u naar huis gaat.
Follow-up fase na ontslag
Deze fase begint na uw ontslag uit het ziekenhuis. U bent dan thuis of verblijft in het Tussenthuis. In het begin van deze fase bezoekt u regelmatig de polikliniek in het UMCG en/of prikt u bloed bij een laboratorium in de buurt. Op de polikliniek werkt u een vast controleprogramma af. Er wordt dan bloed geprikt en u krijgt zo nodig een endoscopie (inwendig darmonderzoek via het stoma). Als uw situatie goed blijft, hoeft u steeds minder vaak voor controle te komen en worden controle steeds vaker schriftelijk gedaan. Het bloed prikt u dan bij een laboratorium in de buurt. Thuis houdt u dagelijks een controlelijst bij van gewicht, temperatuur en stomaproductie. Na de transplantatie volgt iedere 6 maanden een kort follow-up onderzoek hetgeen vaak bestaat uit bloedonderzoek en een endoscopie via het stoma. Uw stoma kan meestal na een jaar worden opgeheven. Als alles verder goed gaat wordt het bloed iedere 3-6 maanden gecontroleerd en wordt u tenminste 1 keer per jaar kortdurend opgenomen (jaarscontrole) voor bloed en endoscopisch onderzoek.
Het transplantatieteam
Tijdens uw screenings opname komen een artsen van het transplantatieteam alvast kennis met u maken. Het team bestaat onder meer uit:
- maag-darm-leverarts
- chirurg
- anesthesioloog
- intensivist
- transplantatieconsulent
- psycholoog en medisch maatschappelijk werker
- diëtiste
De maag-darm-leverarts, de chirurg en de anesthesioloog en de intensivist zijn medische specialisten. Zij zijn verantwoordelijk voor alle medische zaken rond de verzorging en behandeling. De psycholoog en medische maatschappelijk werker biedt ondersteuning bij de praktische en emotionele gevolgen van uw ziekte en opname. Hij kan u en uw familie ook helpen bij het verwerken van alle informatie die u krijgt. Zonodig geeft hij ondersteuning bij het maken van de keuze voor het wel of niet willen ondergaan van een dunnedarmtransplantatie. De transplantatieconsulent is uw centrale aanspreekpunt en zorgt er voor dat u tijdens uw opname geïnformeerd wordt over de verdere procedure. Bij vragen of problemen kunt u ook altijd bij hem terecht. De diëtist bespreekt met u welke voeding u gebruikt. Als u naast kunstmatige voeding ook wat kunt eten, kijkt hij met u hoe dat binnen het ziekenhuis gerealiseerd kan worden. Door uw dunnedarmtransplantatie kunt u de behoefte hebben het eigen leven opnieuw te bezien en alles weer eens op een rijtje te zetten. Op uw verzoek kan tijdens de opname een geestelijk verzorger bij u langskomen. Met de geestelijk verzorger kunt u praten over alle levensvragen die u bezighouden.